|
Государственное бюджетное учреждение здравоохранения
Городская поликлиника № 8 г. Новороссийска Министерства здравоохранения
Краснодарского края |
|
|---|
Государственное бюджетное учреждение здравоохранения
Городская поликлиника № 8 г. Новороссийска
Краснодарского края
|
23
апреля
2024
|
Участники специальной военной операции имеют право на внеочередное оказание медицинской помощи!(в соответствии с Территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи в Краснодарском крае на 2023 год и на плановый период 2024 и 2025 годов, утвержденной Законом Краснодарского края от 23 декабря 2022 г. №4805-КЗ, в медицинских организациях, подведомственных министерству, а так же в иных организациях, участвующих в реализации Территориальной программы).
Федеральным законом от 12 января 1995 г. № 5-ФЗ «О ветеранах» (далее – Закон № 5-ФЗ) установлены меры социальной поддержки членов семей погибших (умерших) инвалидов войны, участников Великой Отечественной войны и ветеранов боевых действий (далее – погибшие (умершие)).
Нетрудоспособные члены семьи погибшего (умершего), состоявшим на его иждивении и получающим пенсию по случаю потери кормильца (имеющим право на ее получение) в соответствии с пенсионным законодательством Российской Федерации сохраняют право на получение медицинской помощи в медицинских организациях, к которым указанные лица были прикреплены при жизни погибшего (умершего) в период работы до выхода на пенсию, а также внеочередное оказание медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи в медицинских организациях, подведомственных федеральным органам исполнительной власти, в порядке, установленном
Правительством Российской Федерации, а также в медицинских организациях, подведомственных министерству.
Независимо от состояния трудоспособности, нахождения на иждивении, получения пенсии или заработной платы меры социальной поддержки предоставляются:
1) родителям погибшего (умершего) инвалида войны, участника Великой Отечественной войны и ветерана боевых действий;
2) супруге (супругу) погибшего (умершего) инвалида войны, не вступившей (не вступившему) в повторный брак;
3) супруге (супругу) погибшего (умершего) участника Великой Отечественной войны, не вступившей (не вступившему) в повторный брак;
4) супруге (супругу) погибшего (умершего) ветерана боевых действий, не вступившей (не вступившему) в повторный брак.
|
5
октября
2023
|
Рекомендации по подготовке к УЗИ исследованиям:
Подготовка к УЗИ органов брюшной полости в отношении питания должна начинаться минимум за три дня до исследования (лучше – за большее количество времени). Цель изменения питания перед брюшнополостным УЗИ– снизить количество образуемых в кишечнике газов. Вот что можно есть перед данным УЗИ:
— отварную говядину, курятину и мясо перепелки
— запеченную, паровую или отварную рыбу нежирных сортов
— 1 куриное яйцо, сваренное вкрутую, в день
— каши: перловая, гречневая, овсяная
— нежирный твердый сыр.
Питаться нужно часто и дробно, каждые 3 часа. Еду желательно не запивать, а пить некрепкий и не очень сладкий чай или воду без газа после еды или перед ней минимум за час. Выпивать жидкости надо не менее полутора литров в сутки.
Еда, запрещенная перед проведением брюшнополостного УЗИ:
— бобовые в любом виде
-газированные напитки
— молоко
— сладости и хлебобулочные изделия
— черный хлеб
— кисломолочные продукты (в том числе и творог)
— сырые овощи и фрукты
— кофеин-содержащие крепкие напитки
— алкоголь
— рыба и мясо — жирные сорта.
Такая диета при данном виде УЗИ длится до вечера перед исследованием (если процедура будет проводиться с утра). Если же вам назначено время после 15:00, в 8-11 часов допускается легкий завтрак.
УЗИ забрюшинного пространства и брюшной полости производится натощак.
В подготовке поможет препарат «Эспумизан» .Он должен приниматься в течение трех дней до исследования в возрастной дозировке. Для взрослых, например, это 3 капсулы «Эспумизана» до 4-х раз в день.
Если «Эспумизан» переносится плохо или не даёт должного эффекта (все равно есть ощущение «вздутия живота» у взрослого), хорошо применяются сорбенты. Это такие лекарства как «Смекта», «Белый Уголь» или даже «Активированный уголь». Их принимают не так долго, как препараты симетикона. Достаточно вечером накануне утреннего исследования, а также за 3 часа до процедуры принять возрастную дозировку препарата. В случае «Активированного угля» — это вариант только для взрослых, и его надо принять не менее 6 таблеток.
Взрослым, которые не страдают панкреатитом, за 2 дня до исследования можно принимать по таблетке «Мезима»10.000 или «Креон» 10.000 трижды в день во время приема пищи.
Очищение кишечника как важный этап подготовки
Очищение кишечника – это то, что нужно делать обязательно накануне УЗИ забрюшинного пространства и брюшной полости. Она делается вечером (желательно около 16:00, но не позже 18:00) накануне исследования. Проводится она с помощью кружки Эсмарха и литра-полутора прохладной (не теплой) сырой воды. После такой чистки нужно выпить сорбенты или препараты симетикона 1-2 раза.
Альтернативой очистительной клизме являются такие методы, помогающие готовиться к этому УЗИ: растительные слабительные препараты (например, на основе сены – «Сенаде») препарат «Фортранс»; его пакетик рассчитан на 20 кг массы человека старше 14 лет. Содержимое пакета нужно растворить в литре прохладной воды и выпить за час. То есть при массе 60 кг нужно выпить 3 пакета за 3 часа с 16:00 до 19:00 (можно и раньше) микроклизмы «Норгалакс», «Микролакс».
Подготовка к УЗИ почек, надпочечников и мочевого пузыря сопряжена с соблюдением диеты. В течение трех дней перед процедурой необходимо воздерживаться от острой, жирной, жареной, сладкой пищи, капусты, бобовых – всего, что может усилить воспаление, если оно имеется, или усилить газообразование. Прекратить есть необходимо за восемь часов до процедуры. Через час-полтора после последнего приема пищи полезно принять активированный уголь из расчета: одна таблетка на десять килограммов веса пациента (или его функциональные аналоги). Это делается, чтобы избавить кишечник от скопившихся газов и сделать почки более явно видными на УЗИ. За час до исследования необходимо выпить пол-литра простой негазированной воды или несладкого чая и постараться не мочиться.
Подготовку к УЗИ мочевого пузыря и простаты нужно начать за сутки до исследования. Для этого утром в день перед исследованием пациенту нужно выпить около 2 столовых ложек касторового масла.
Затем весь день питаться так, чтобы предупредить образование в кишечнике газов, так как они помешают хорошо рассмотреть мочевой пузырь.
Для этого не нужно употреблять мясо и субпродукты, бобовые, газированные напитки и сладости. Можно есть овощи и фрукты, орехи и семечки, черный хлеб и хлебцы из зерна, пить только чаи на основе трав или натуральные (то есть выжатые в соковыжималке) соки.
Нужно сделать клизму, или микроклизму, или воспользоваться глицериновой свечкой для опорожнения кишки. Потом нужно взять с собой емкость на полтора литра с негазированной водой.
Ее необходимо начать пить за 30-40 минут до исследования, а прекратить наполнять мочевой пузырь тогда, когда вы почувствуете необходимость мочиться (не обязательно для этого выпить весь объем). Пить нужно понемногу, не спеша.
Прием плановых больных осуществляется по территориальному принципу врачом-терапевтом участковым или врачом педиатром участковым по предварительной записи, которая для удобства граждан организуется посредством:
- телефонной связи по телефонам: регистратура: +7(8617) 274-070 (общий)
- обращение непосредственно в регистратуру поликлиники,
- электронной записи через сеть Интернет на сайте kuban-online.ru, «госуслуги», где пациент также может узнать расписание работы врачей поликлиник.
При отсутствии необходимого врача специалиста после осмотра врачом-терапевтом участковым или врачом педиатром участковым, может быть направлен в другое лечебное учреждение для получения необходимой консультации (лечения).
Запись на прием к врачам поликлиник осуществляется на 14 дней вперёд от текущего дня. Обновление ежедневно.
Организация записи на прием к врачам в регистратуре.
При первичном обращении пациента в поликлинику запись осуществляется только через регистратуру.
При обращении пациента в регистратуру лично или по телефону запись осуществляет регистратор на рабочем месте посредством программного комплекса «САМСОН»:
На прием к врачу-терапевту участковому или врачу педиатру участковому:
— запись осуществляется при наличии свободных талонов в день обращения, на следующий день или на любой другой день по желанию пациента. Если прием врача-терапевта участкового или врача-педиатра участкового закончен или отсутствуют талоны, то пациент может обратиться в кабинет неотложной помощи.
На прием к врачам специалистам поликлиники (кардиологу, неврологу, офтальмологу, хирургу, гинекологу, оториноларингологу):
— граждане, состоящие на диспансерном учете у профильного специалиста и внесенные в регистр диспансерных больных, могут быть записаны на прием к данному специалисту без предварительного посещения врача-терапевта (педиатра) участкового.
— если гражданин не состоит на диспансерном учете у профильного специалиста, запись осуществляется к врачу-терапевту (педиатру) участковому для решения вопроса о необходимости консультации врачом специалистом.
Организация медицинской помощи по неотложенным показаниям.
1.1 Предоставление гражданам первичной медико-санитарной помощи по неотложенным показаниям, вызванным внезапным ухудшением состояния здоровья, осуществляется без предварительной записи и без очереди независимо от прикрепления к поликлинике в кабинете неотложной помощи.
1.2 Отсутствие полиса обязательного медицинского страхования и документов, удостоверяющих личность, не является причиной отказа в неотложенной медицинской помощи.
Организация записи на повторный прием к врачам на амбулаторном приеме.
На первичном приеме у врача-терапевта (педиатра) участкового, врача общей врачебной практики, врача специалиста, врача акушера-гинеколога и пр.:
Посредством программного комплекса «САМСОН» на рабочем месте врачом осуществляется запись на повторный прием или на прием к врачу специалисту (при необходимости). При отсутствии технической возможности пациент направляется в регистратуру для осуществления записи.
При необходимости направления пациента на медико-социальную экспертизу для установления группы инвалидности запись на прием к врачам специалистам при наличии технической возможности посредством программного комплекса «САМСОН» осуществляет лечащий врач на рабочем месте. При отсутствии технической возможности пациент направляется в регистратуру для осуществления записи.
Организация записи на прием к врачам через сеть Интернет.
При записи на прием к врачу-терапевту (педиатру) участковому сеть Интернет гражданин сам выбирает дату и время и осуществляет запись.
При большом потоке больных, отпуске или болезни врачей поликлиник, а также прочих форс-мажорных обстоятельствах запись на прием через сеть Интернет для граждан может быть ограничена (до 40% от общего времени приема врача) по решению заместителя главного врача по медицинской части после проведенного анализа причин чрезмерного заполнения записи. В этом случае, приказом по ГБУЗ "ГП № 8 г. Новороссийска" МЗ КК на прием к врачам вводится временный режим, ограничивающий данные виды записи. Запись и (или) направление на прием к врачам осуществляется через регистратуру.
Информация о введении временных ограничений записи к врачам размещена на информационных стендах, в т.ч. возле регистратуры, и на официальном сайте ГБУЗ "ГП № 8 г. Новороссийска" МЗ КК
|
4
октября
2023
|
РЕЕСТР
страховых медицинских организаций, для осуществления деятельности в сфере обязательного медицинского страхования
на территории Краснодарского края на 2023 год
|
№ п/п |
Показатель |
Административное структурное подразделение ООО «Капитал МС» – Филиал в Краснодарском крае |
Краснодарский филиал АО «Страховая компания «СОГАЗ-Мед» |
Краснодарский филиал ООО «АльфаСтрахование-ОМС» |
|
1 |
2 |
4 |
5 |
6 |
|
1 |
Код страховой медицинской организации в кодировке единого реестра страховых медицинских организаций (реестровый номер) |
23407 |
23607 |
23207 |
|
2 |
Код причины постановки на учет (КПП) |
770601001 – Москва 231043002-Краснодар |
770801001 – Москва 230843001-Краснодар |
772501001 – Москва 231043002 - Краснодар |
|
3 |
Полное и сокращенное (при наличии) наименования страховой медицинской организации (филиала/представительства) в соответствии с ЕГРЮЛ |
Общество с ограниченной ответственностью «Капитал Медицинское Страхование» (ООО «Капитал МС») Административное структурное подразделение ООО «Капитал МС» – Филиал в Краснодарском крае (АСП ООО «Капитал МС» – Филиал в Краснодарском крае) |
Акционерное общество «Страховая компания СОГАЗ-Мед» (АО «Страховая компания СОГАЗ-Мед») Краснодарский филиал АО «Страховая компания «СОГАЗ-Мед» (сокращённое название отсутствует) |
Общество с ограниченной ответственностью «АльфаСтрахование-ОМС» (ООО АльфаСтрахование-МС») Краснодарский филиал ООО «АльфаСтрахование-ОМС» (сокращённое название отсутствует) |
|
4 |
Место нахождения и адрес страховой медицинской организации |
наб.Кадашёвская, д.30, вн. тер. г. муниципальный округ Якиманка, г.Москва, Российская Федерация, 115035 |
Переулок Уланский, дом 26, помещение 3.01, г.Москва, Российская Федерация, 107045 |
ул.Шабаловка, д.31, стр.11, г.Москва, Российская Федерация, 115162 |
|
5 |
Фактический адрес страховой медицинской организации в соответствии с выпиской из ЕГРЮЛ |
наб.Кадашёвская, д.30, вн. тер. г. муниципальный округ Якиманка, г.Москва, Российская Федерация, 115035 |
Переулок Уланский, дом 26, помещение 3.01, г.Москва, Российская Федерация, 107045 |
ул.Шабаловка, д.31, стр.11, г.Москва, Российская Федерация, 115162 |
|
6 |
Место нахождения и адрес филиала (представительства) страховой медицинской организации на территории субъекта Российской Федерации в соответствии с выпиской ЕГРЮЛ |
пер.Крестьянский, дом 12, г.Краснодар, Краснодарский край, 350015 |
ул.Красная, дом 33, г.Краснодар, Краснодарский край, 350000 |
ул.Одесская, дом 48, г.Краснодар, Краснодарский край, 350000 |
|
7 |
Фамилия, имя, отчество, телефон и факс руководителя, адрес электронной почты страховой медицинской организации (головной организации) |
Генеральный директор Гришина Надежда Ивановна тел.: (495)287-81-25, факс: (495)287-81-26, Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. |
Генеральный директор Толстов Дмитрий Валерьевич тел/факс: (495)225-23-10 Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. |
Генеральный директор Рыжаков Андрей Дмитриевич тел.:(495)788-09-99, факс:(495)785-08-88 Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. |
|
8 |
Фамилия, имя, отчество, телефон и факс руководителя, адрес электронной почты страховой медицинской организации (филиала) |
Директор Головенко Ольга Дмитриевна тел./факс:(861)259-09-19 Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. |
Директор Тарабара Людмила Андреевна тел: (861)268-66-44 Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. |
Директор Воллин Дмитрий Леонидович тел./факс: (861)210-44-29 Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. |
|
9 |
Сведения о лицензии (номер, дата выдачи и окончания срока действия) |
Лицензия ОС № 3676-01, дата выдачи – 17.05.2023, бессрочная |
Лицензия ОС № 3230-01, дата выдачи – 28.02.2019, бессрочная |
Лицензия ОС № 0193-01, дата выдачи – 03.08.2017, бессрочная |
|
5
мая
2023
|
Корь – одно из наиболее заразных инфекционных вирусных заболеваний, которое имеет значительное влияние на уровень смертности среди детей во всем мире, несмотря на то, что существует вакцина.
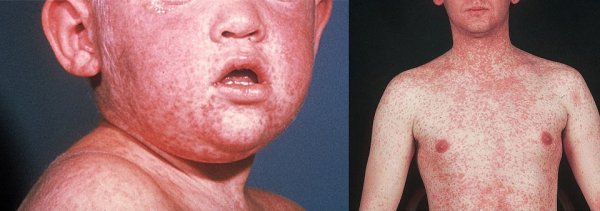
Вакцинация против кори – это один из лучших методов в здравоохранении общества для предотвращения роста заболеваемости. Во всем мире благодаря применению вакцины против кори, смертность от этого заболевания сократилась на 84%.
Особенностью этого заболевания является то, что раньше оно считалось типичной детской инфекцией, а теперь все чаще регистрируется у взрослых.
Уже более 2 тысяч лет это заболевание терроризирует жителей нашей планеты. Впервые корь описал арабский врач Разес в IX в, в XVIII – выделено в самостоятельную нозологическую форму. В 1911г. Андерсоном и Гольдбергером была доказана инфекционная природа кори, путём заражения обезьяны фильтратами носоглоточного секрета от больного. В 1954г. Эндерс и Пиблс выделили вирус кори. В 1967г. в России под руководством Смородинцева была создана живая коревая вакцина (ЖКВ), которая используется и по сей день в программе обязательной плановой вакцинации.
В настоящее время многие страны мира сталкиваются со вспышками кори. По состоянию на 5 ноября 2019 г. ВОЗ в рамках официальных ежемесячных уведомлений от 187 стран мира получила за истекшие месяцы 2019 г. информацию о 413 308 подтвержденных случаях болезни.
Европейский регион
В 2019 г. крупные вспышки кори произошли во многих странах Европы. За период с 1 января по 5 ноября 2019 г. 56 802 случая заболевания корью было зарегистрировано на территории Украины, за которой следуют Казахстан (10 126 случаев), Грузия (3 904 случая), Российская Федерация (3 521 случай), Турция (2 666 случаев) и Кыргызстан (2 228 случаев). Некоторые из этих вспышек (например, в Грузии, Российской Федерации, Турции) уже прекратились.
До введения вакцины против кори в 1963 году и применения широкомасштабной вакцинации основные эпидемии происходили примерно каждые 2-3 года, а корь вызывала, по статистическим данным, около 2,6 миллиона смертей в год. По данным ВОЗ, вакцинация против кори и, как следствие, заболеваемость и смертность находятся на разном уровне. Поэтому были предложены следующие категории для классификации стран, исходя из их уровня заболеваемости, контроля и вероятности достижения и поддержки устранения кори:
эндемические страны (непрерывная передача вируса кори, который сохраняется в течение более 12 месяцев в любой географической зоне);
страны, где исключена или прервана передача вируса, но не проверена (отсутствие эндемической передачи вируса в течении более 12, но меньше 36 месяцев);
устранена и проверена (нет эндемической передачи в течение более 36 месяцев при наличии высокого качества системы наблюдения);
восстановленные эндемические передачи (непрерывные цепи передачи за более чем 12 месяцев после предыдущей проверки исключения).
Существует прямая зависимость между уровнем вакцинации и прогнозом по устранению заболевания на определенной территории, при этом, чем выше охват вакцинацией, тем меньшая вероятность эндемической передачи вируса и большая вероятность устранения кори.
Корь – это острое инфекционное заболевание, которое вызывается вирусом и характеризуется воздушно-капельным механизмом передачи.
Возбудитель кори – РНК-содержащий вирус Polinosa morbillarium. Он неустойчив в окружающей среде, чувствителен к ультрафиолетовым лучам, солнечному свету, высыханию.
Вне организма человека вирус погибает в течении 30 минут.
Корь – болезнь человека и, как известно, не встречается у животных.
Источником инфекции при кори бывает исключительно больной человек, который заразен в последние 24-48 часов инкубационного периода (время от заражения до появления клинических проявлений). Далее вирус выделяется на протяжении всего катарального периода (время кашля, насморка, конъюнктивита) и пять дней с начала высыпаний.
Механизм передачи кори воздушно-капельный. Вирус в большом количестве попадает в окружающую среду во время разговора, чихания, кашля и т.п.. Корь является высококонтагиозным заболеванием (вероятность заражения при контакте 95-98 %), вирус содержится в каплях слизи и с воздухом может переноситься на большие расстояния, например, из комнаты в комнату, на разные этажи одного здания и даже из одного помещения в другое, возможно при тесном контакте в общественных местах, транспорте и т.д.
Восприятие к инфекции не зависит от возраста. Защищенными от инфекции являются те, кому была проведена вакцинация и дети до 3 месяцев, которые рождены от матерей, которые имеют противокоревой иммунитет. Со временем, врожденный иммунитет снижается и к 6-9 месяцам дети становятся восприимчивыми к инфекции. Но если мать не имела противокоревого иммунитета, то ребенок с первого же дня жизни будет чувствителен к коревой инфекции.
На состояние противокоревого иммунитета влияет и состояние окружающей среды. Было установлено, что у детей, которые живут в регионах с высокой концентрацией промышленных загрязнений в воздухе и воде, уровень заболеваемости выше, чем у детей из экологически чистых районов. Также было установлено, что даже небольшие дозы ионизующего излучения неблагоприятно влияют на состояние как общего, так и специфического противокоревого иммунитета.
Пути проникновения вируса кори
Попадает вирус на слизистые верхних дыхательных путей и конъюнктиву глаза. Далее он проникает в подслизистую и регионарные лимфатические узлы. Там и происходит его фиксация и размножение вируса. Где-то с третьего дня возбудитель проникает в кровь (виремия). Если в это время использовать иммуноглобулин, то вирус можно нейтрализовать, потому что в крови имеется еще небольшое количество вируса. С кровью возбудитель попадает в селезенку, печень, костный мозг, лимфатические узлы, инфицирует клетки крови (мононуклеары и лимфоциты). С седьмого дня возникает повторная виремия, которая приводит к фиксации вируса в эпителиальных клетках кожи (в следствии чего возникает сыпь), дыхательных путей, кишечника, конъюнктивы глаза.
После перенесенного заболевания формируется пожизненный противокоревой стерильный (без наличия возбудителя в организме человека) иммунитет.
Кто чаще болеет корью?
В последнее время в связи с массовой противокоревой иммунизацией детей все чаще стали болеть корью взрослые, отличительной чертой заболевания у взрослых является выраженная интоксикация и преобладание симптомов поражения центральной нервной системы. Наряду со взрослыми, учитывая возросшее число отказов родителей от иммунизации детей, удельный вес детей в структуре заболевших приблизился к 50%. Болеют непривитые дети.
Клиника кори
Клиника кори состоит из четырех следующих периодов: инкубационный (от заражения до появления клинических симптомов), катаральный (продромальный), высыпаний и восстановления.
Инкубационный период длится от 8 до17 дней. Он может затягиваться до 21 дня, если проводилась постконтактная профилактика иммуноглобулином.
Продромальный период начинается с повышения температуры, общеинтоксикационных симптомов и типичной коревой триады: кашель, насморк, конъюнктивит. Обычно этот период длиться 2-3 дня, но иногда достигает 8 дней. Симптом, который дает возможность поставить диагноз до возникновения сыпи, - появления пятен Бельского-Филатова-Коплика. Это бело-серые элементы, размером 1-3 мм, которые окружены гиперемированной окантовкой, и расположены на слизистой ротовой полости напротив коренных зубов. При попытке их убрать – не снимаются, потому что являются участком некроза эпителия.
Период высыпаний. Здесь наблюдают новую волну повышения температуры, общее состояние ухудшается, усиливается насморк, кашель, возникает светобоязнь, слезотечение. Реже в этом периоде бывает умеренная диарея. Первые высыпания обычно появляются за ушами, потом на лице и верхней части шеи, в тот же день они распространяются на волосистую часть головы и всю шею. На второй день сыпь возникает на туловище, плечах и бедрах, на третий день - на предплечьях, голенях и стопах, а на лице начинает бледнеть. Нисходящая этапность появления элементов сыпи является отличительной особенностью кори от других заболеваний, характеризующихся экзантемой. Элементы сыпи являют собой пятна и папулы, размер которых составляет до 10 мм. Они склонны к слиянию, но даже при густых высыпаниях можно найти участки полностью нормальной кожи. При тяжелых вариантах течения могут появиться кровоизлияния (петехии). Обычно элементы сыпи не локализуются на ладонях и подошвах. Сыпь начинает исчезать в том же порядке, в котором она появлялась. В среднем высыпания начинаются через 14 дней после контакта с вирусом (в пределах от 8 до 17 дней). До пятого дня от появления сыпи все её элементы исчезают, остается лишь пигментация и затем отрубевидное шелушение. Пигментация сохраняется до 1,5 недели.
Период восстановления. В этом периоде характерными симптомами являются выраженная общая слабость, повышенная утомляемость, сонливость, раздражительность, снижение иммунитета. Кашель может сохраняться до 2 недель.
Период реконвалесценции (выздоровления) проявляется улучшением общего состояния, элементы сыпи бледнеют и угасают в том же порядке, в каком они появлялись. На их месте появляются светло-коричневые пятна, наблюдается шелушение кожи.
У взрослых корь обычно протекает более тяжело, чем у детей. Высыпания появляются позже, но более «густые». Катаральные симптомы (кашель, насморк, конъюнктивит) выражены меньше, чаще возникают боли в животе, возможна диарея, а также развиваются микробные суперинфекции и пневмония.
Таким образом, заподозрить о заболевании корью можно, если вы зафиксировали следующее:
острое внезапное начало
пятнистая энантема и пятна Бельского-Филатова-Коплика на слизистой рта с начала заболевания
блефарит, конъюнктивит
катаральный синдром с первых дней (ринит, трахеит, возможно ларингит)
типичная лихорадка: подъем температуры до 38-40◦С, снижение перед появлением сыпи, резкое снижение по окончанию периода высыпаний
этапность высыпаний («сверху вниз»)
после высыпаний пигментация и мелкопластинчатое шелушение
в общем анализе крови – выраженное снижение лейкоцитов.
Существует понятие о митигированной (ослабленной) форме кори. Она развивается после введения противокоревого иммуноглобулина или после введения из-за других причин препаратов крови, а также очень редко после введения вакцины. Этот вариант отличается от классического легким течением, более длительным инкубационным периодом, слабо выраженным или отсутствующим интоксикационным синдромом и коротким катаральным периодом. Может отсутствовать этапность высыпаний.
Стоит помнить, что несмотря на легкое течение, больные с митигированной корью остаются источником инфекции и этим опасны для окружающих.
Также существуют субклинические варианты кори, когда диагноз можно поставить только на основании результатов лабораторных обследований.
Осложнения
Самые частые осложнения - воспаление легких, носоглотки, конъюнктивы, отиты. Ларингиты и ларинготрахеиты у детей могут вести к развитию ложного крупа. Менингиты, менингоэнцефалиты и полиневриты чаще наблюдаются у взрослых, наиболее грозным осложнением является коревой панэнцефалит.
Наиболее серьёзным осложнением является коревой энцефалит. Чаще всего возникает на 5-10 день заболевания. Острый энцефалит при кори, в отличии от других инфекций (грипп, ветряная оспа, краснуха), характеризуется большей распространенностью процесса, часто с вовлечением спинного мозга, корешков и нервных стволов, с развитием энцефаломиелита или энцефаломиелополирадикулоневрита.
Начало энцефалита острое, часто внезапное, с повышения температуры тела и нарастания мозговой симптоматики (головная боль, рвота, нарушение сознания, появление клонико-тонических судорог). У части больных может возникнуть очаговая симптоматика (парезы, поражения зрительного или слухового нервов и др.). Также при кори возможно развитие серозного менингита.
По мнению некоторых исследователей при кори может возникнуть хроническая персистирующая инфекция центральной нервной системы – подострый склерозирующий панэнцефалит, который чаще всего развивается у подростков и людей молодого возраста. Для него характерны расстройства в виде эпилептического синдрома, нарушения походки, парезы, слепота, снижение интеллекта. Течение болезни 1-3 года, последствия неблагоприятные.
Нужно отметить, что с вирусом кори сейчас связывают возникновение рассеянного склероза, красной волчанки, аутоиммунного гепатита, болезни Крона, отосклероза, гломерулонефрита.
Диагностика кори
Специфическая диагностика проводится путём выявление специфических антител Ig M к вирусу кори (серологический метод). Из-за того, что в первые дни болезни антитела в крови выявить невозможно, исследование нужно проводить с 3-го дня в течении 1 месяца. Для более поздней диагностики используют метод парных сывороток, которое при положительном результате дает повышение Ig G в 4 и более раза. Антитела этого класса стоит определять не раньше, чем к концу первой недели заболевания.
Пациенты с подострым склерозирующим панэнцефалитом имеют очень высокие титры антител к вирусу кори в сыворотке крови и спинномозговой жидкости.
Вирус кори можно выделить из мазков из носоглотки.
У пациентов со сниженным иммунитетом из-за нарушений в системе антителообразования серологический метод является нецелесообразным для применения. Поэтому диагноз подтверждается с помощью выделения вируса из инфицированных клеток в реакции иммунофлюоресценции. Также возможно выделение вирусной рибонуклеиновой кислоты (РНК) методом полимеразной цепной реакции (ПЦР).
Лечение кори
Лечение включает постельный режим при выраженной интоксикации, а также диету при развитии диареи. Этиотропное (противовирусное) лечение не разработано. Проводят уход за конъюнктивами, слизистыми рта. При выраженной интоксикации применяют большое количество жидкости.
В первые дни целесообразно внутривенное введение солевых и глюкозных растворов. Также необходимы антигистаминные, откашливающие средства. При высокой лихорадке – нестероидные противовоспалительные препараты.
В ранний период заболевания имеет смысл назначить препараты интерферона. Антибактериальная терапия проводится только после присоединения вторичной бактериальной микрофлоры и возникновении неспецифических осложнений.
Если Вы или Ваш ребенок все же заболели, необходимо:
срочно обратиться за медицинской помощью (вызвать врача из поликлиники по месту жительства или - в случае тяжелого состояния - скорую медицинскую помощь);
не посещать поликлинику самостоятельно, а дождаться врача дома;
до прихода врача свести контакты с родственниками, знакомыми и другими людьми до минимума;
сообщить врачу, в какой период и в какой стране Вы находились за рубежом;
при кашле и чихании прикрывать рот и нос, используя носовой платок или салфетку, чаще мыть руки водой с мылом или использовать спиртосодержащие средства для очистки рук;
использовать средства защиты органов дыхания (например, маску или марлевую повязку);
не заниматься самолечением!
Профилактика кори
Для общей профилактики контактным устанавливают карантин с 9 по 21 день от начала контакта.
Наиболее мощным, доступным и эффективным методом борьбы с инфекцией является вакцинация.
В данный момент используются коревая культуральная живая вакцина (моновакцина) или комбинированные (против кори, краснухи, паротита, паротитно-коревая вакцина). Прививку делают детям, которые не болели корью согласно Национальному календарю профилактических прививок, также проводят ревакцинацию (плановая вакцинация детей против кори проводится в возрасте 12 месяцев и повторно - в 6 лет). Её цель – защитить детей, у которых по той или иной причине не сформировался специфический противокоревой иммунитет.
Если же ребенок по каким-либо причинам не был вакцинирован до 2-х лет, ему проводят экстренную профилактику живой ослабленной вакциной не позже 3-4 дня после контакта с больным человеком. Убитая вакцина во всем мире не используется из-за побочных эффектов и частого атипичного течения кори после использования.
Непривитым и не болевшим корью взрослым делают 2 прививки с интервалом 3 мес. в возрасте до 35 лет, а некоторым группам риска (работникам медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лицам, работающим вахтовым методом, и сотрудникам государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации) – до 55 лет. Во многих регионах страны в соответствии с региональными программами по элиминации кори работники медицинских и образовательных организаций прививаются без ограничения возраста.
Вакцинация в первые 72 часа (при масштабных очагах – в первые 7 суток) необходима всем контактировавшим с больным корью, у которых нет достоверных сведений о сделанной коревой прививке или перенесенной в прошлом кори, лицам, у которых отсутствуют сведения о прививках либо привитым однократно. Прививки в очаге делают детям с 12 мес. жизни и взрослым независимо от возраста. Детям, не достигшим прививочного возраста, проводят профилактику противокоревым иммуноглобулином в течение первых 5 суток с момента контакта.
Рекомендована также вакцинация перед выездом в страны Европы и Азии, где регистрируются случаи кори.
Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции и ряде других стран.
Вакцины против кори создают надежный иммунитет. Вакцинация предупреждает развитие кори, даже если она проведена во время ухудшения эпидемической ситуации.
Если Вы и Ваши родные еще не привиты, обратитесь в поликлинику по месту жительства, сделайте прививку!
Вакцинация — самое эффективное медицинское вмешательство, когда-либо изобретённое человеком.
|
16
января
2023
|
Как планировать беременность?
Планирование беременности действительно необходимо, особенно в наше время, когда здоровая женщина – это скорее исключение из правил, нежели правило. Не говоря уже о том, что беременность – это серьезнейшее испытание для организма даже совершенно здоровой женщины.
Можно сказать, что вступление в беременность без предварительной подготовки к ней – это то же самое, что полет на непроверенном заранее самолете: может быть, обойдется, а может быть, и нет. Разумеется, самолеты тестируются перед каждым полетом. Так почему же женщина, готовая дать жизнь новому человеческому существу, не всегда проводит подобную проверку своего организма? Ведь ценой ее небрежения к себе и своему здоровью может стать жизнь будущего ребенка.
Процесс подготовки к беременности довольно сложный и включает в себя несколько этапов. Начинать планирование стоит за несколько месяцев (не менее трех) до того времени, когда пара предполагает произвести зачатие малыша.
И на стадии планирования беременности необходимо понимать, что вынашивание и рождение малыша – дело не женщины, а супружеской пары. Поэтому активное участие отца в планировании беременности необыкновенно нужно и важно и для него самого, и для его жены, и для будущего малыша.
Без помощи медиков не удастся обойтись уже на этом этапе. Визит к гинекологу позволит выявить возможные болезни и своевременно их пролечить. После первого обращения будущие родители проходят несколько обследований и сдают определенные анализы для того, чтобы выяснить, насколько их организмы готовы к зачатию малыша, а также предотвратить возможные проблемы при вынашивании ребенка. Гинеколог подскажет, как быть, если до планирования беременности женщина предохранялась с помощью гормональных контрацептивов. Необходимо прекратить прием гормональных контрацептивов за 3 месяца до планируемой беременности.
Будущей маме важно понимать, что выносить и родить здорового малыша может только здоровая женщина. В связи с этим начинать заботиться о собственном здоровье нужно задолго до зачатия. Хорошая физическая форма, отсутствие заболеваний, правильное питание и отказ от вредных привычек, соблюдение норм гигиены и размеренный образ жизни - все это благотворно влияет на женский организм и впоследствии позволяет легче перенести беременность. Однако не все витамины удается получать из пищи. Например, фолиевую кислоту организм может получить только в искусственном виде, так как ее аналог (фолат), содержащийся в зеленых овощах, бобах, спарже и цитрусовых, намного хуже усваивается. Фолиевая кислота очень важна для того, чтобы развитие малыша проходило правильно, причем необходимость в ее приеме существует на протяжении всей беременности. Если организм матери во время вынашивания ребенка получает достаточное количество этого вещества, то риск возникновения патологии со стороны нервной системы сводится к минимуму.
Какие анализы необходимо сдать супружеской паре перед планированием беременности?
1. Осмотр у гинеколога, кольпоскопия – для женщины.
2. Группа крови, резус-фактор у обоих супругов. Если у женщины положительный резус-фактор, проблем нет. Если у женщины отрицательный резус-фактор - антитела к резус-фактору (даже если у мужчины тоже отрицательный). Если они положительны - беременность в настоящее время невозможна, нужно корректировать. Если отрицательны - повторять этот анализ раз в месяц, начиная с 8 недель беременности. Если у женщины 1 группа, а у мужчины любая другая - возможна несовместимость по группам крови. Анализ на групповые антитела, как и анализ на антитела к резус-фактору, проводят раз в месяц, начиная с 8 недель беременности.
3. Анализы на инфекции: обычный мазок, ПЦР на скрытые инфекции - у обоих супругов.
4. Исследование крови на TORCH-комплекс. Антитела к краснухе, токсоплазме, герпесу, ЦМВ, хламидиям - количественный анализ (с титром). Наличие антител IgG означает иммунитет к этим инфекциям, и не является препятствием к беременности. Наличие IgM означает острую стадию, планирование в этом случае необходимо отложить до выздоровления. Если к краснухе нет антител IgG, необходимо сделать прививку и после нее предохраняться еще 3 месяца.
5. Поход к стоматологу, терапевту, флюорография органов грудной клетки – обязательно обоим супругам. По назначению терапевта - консультация узких специалистов (ЛОР-врач, уролог, эндокринолог, кардиолог, гастроэнтнролог).
6. Спермограмма. Желательна, но не является обязательной. Делается для определения качества сперматозоидов и выявления скрытого воспалительного процесса (гораздо более информативный анализ, чем любые мазки и ПЦР).
7. УЗИ органов малого таза - минимум 2 раза за цикл: после менструации и до менструации. В первый раз оценивается общее состояние оганов малого таза, во второй наличие желтого тела и трансформации эндометрия, свидетельствующей о произошедшей овуляции. Идеально промежуточное третье УЗИ накануне предполагаемой овуляции - для обнаружения доминантного фолликула.
8. Исследование крови на гормоны репродуктивной системы, щитовидной железы, надпочечников – по показаниям.
9. УЗИ щитовидной железы, молочных желез – по показаниям.
10. Гемостазиограмма, коагулограмма. – по показаниям.
11. Общий клинический анализ крови (гемоглобин, эритроциты, лейкоциты, тромбоциты, СОЭ, цветовой показатель, лейкоцитарная формула). Кровь из пальца. Общий анализ мочи (утренняя порция мочи - полностью собирается, при этом важно, чтобы в анализ не попали выделения из соседних органов).
12. Кровь на сифилис, ВИЧ, гепатиты В и С – обоим супругам.
13. Если в семье был случай наследственных заболеваний, замершие беременности, самопроизвольные выкидыши обратитесь за советом в медико-генетическую консультацию (Красноярский краевой консультативно-диагностический центр медицинской генетики г. Красноярска, ул. Молокова 7, т. 55-99-20).
14. Важно подчеркнуть, что в подготовке к беременности в равной степени должны участвовать как будущая мама, так и будущий отец ребенка.
15. О подготовке к беременности мужчины. Сперматозоиды в организме мужчины обновляются и полностью созревают в течение 72 дней. Поэтому за три месяца до планируемого зачатия мужчине необходимо отказаться от вредных привычек Нужно также отказаться от посещения бани и сауны, т.к. сперматогенез страдает от перегревания. И, конечно же, отказаться от вредных привычек – курения и злоупотребления алкоголем.
16. О подготовке к беременности женщины. Планируя беременность, очень важно выбрать медицинское учреждение, специалистам который вы доверите наблюдение за своей беременностью.
17. Еще до наступления беременности, врач, проведя необходимые обследования, скажет, на что именно вам нужно обратить особенное внимание.
18. Начать нужно с врача-гинеколога. Доктор расспросит вас о вашем анамнезе, посмотрит в гинекологическом кресле, возьмет мазки, сделает ПАП-тест – очень важный анализ для диагностики заболеваний шейки матки. Обязательно нужно сделать УЗИ органов малого таза, сдать анализы на инфекции, передающиеся половым путем и определить группу крови и резус-фактор. Нужно также сдать анализы на ВИЧ, сифилис и гепатиты В и С.
19. Инфекции, передающиеся половым путем, нередко протекают без симптомов. Но запущенные инфекции могут очень негативно повлиять на развитие ребенка. К счастью, половые инфекции хорошо поддаются лечению, поэтому не стоит сильно переживать, если анализы покажут наличие проблемы. Врач назначит курс лечения, после прохождения которого нужно будет опять сдать анализы и вернуться к планированию беременности.
20. В ходе подготовки к беременности вам нужно будет посетить врача-терапевта. Он попросит вас сдать кровь и мочу на общий и биохимический анализы. Необходимо также сдать кровь на сахар для исключения сахарного диабета. Врач-терапевт даст вам также направление на электрокардиограмму, УЗИ щитовидной железы. Для определения функции щитовидной железы нужно также сдать кровь на тиреотропный гормон. Уровень этого гормона имеет очень большое значение для успешного зачатия и вынашивания беременности. Если анализ покажет, что уровень этого гормона выше или ниже нормы, вам понадобится консультация эндокринолога, который назначит вам препарат для нормализации этого гормона.
21. В зависимости от результатов анализов врач может направить вас на консультацию к узким специалистам. Например, к кардиологу, гастроэнтерологу и так далее.
22. До наступления беременности очень важно решить все проблемы с зубами. При возникновении какой-либо проблемы с зубами во время беременности вы можете, конечно, посетить стоматолога, но важно помнить, что рентген во время беременности под запретом. Именно поэтому врачи-гинекологи так настоятельно рекомендуют проверить состояние ротовой полости еще до наступления беременности.
23. Контроль за весом. Для здоровой и легкой беременности очень важен вес будущей мамы. И лишний, и недостаточный вес могут плохо повлиять на вынашивание беременности. Поэтому очень важно правильно питаться. Вы должны знать, что в среднем беременная женщина за весь период беременности набирает около 10-13 кг. Это норма. Но если будущая мама входит в беременность с лишний весом плюс она еще наберет 10 кг, в итоге получится довольно большая нагрузка на суставы, на нижние конечности и в целом на весь организм. Поэтому нормализовать свой вес необходимо еще до наступления беременности.
24. Чтобы выяснить, нужно ли вам похудеть или поправиться, нужно выяснить свой идеальный вес. Это можно сделать с помощью простой формулы, которую очень широко используют доктора и фитнес-тренеры. Эта формула была разработана бельгийским ученым Адольфом Кетле, она известна под названием индекс массы тела.
25. Чтобы рассчитать индекс массы тела, необходимо разделить свой вес в килограммах на рост в метрах, возведенный в квадрат. Величина, полученная после деления, покажет индекс массы тела и, соответственно, покажет, какой у вас вес: нормальный, недостаточный, избыточный. Возможно, после подсчета индекса массы тела, вам понадобится консультация диетолога. Подчеркнем, что эта формула подходит только для девушек, которые не беременны или находятся в самом начале своего положения. Если срок вашей беременности уже достаточно велик, пользоваться этой формулой не стоит.
26. Консультация диетолога нужна также женщинам, которые планируют беременность и которые питаются по особенной схеме. Это, например вегетарианцы, веганы. К диетологу нужно также обратиться женщинам с ожирением и пациенткам, у которых было лечение ожирения оперативным путем.
27. О физических нагрузках. Умеренные физические нагрузки на стадии подготовки к беременности очень полезны. Однако профессиональный спорт сопряжен с чрезмерной нагрузкой на организм женщины, чреват травмами. Нередко женщина не знает, что она уже беременна и продолжает занятия спортом. Это может привести к негативным последствиям. Поэтому перед планированием беременности, то есть не позже, чем за три месяца до зачатия необходимо уменьшить физические нагрузки. Это касается в первую очередь профессиональных спортсменов.
28. Увидев две заветные полосочки на тесте, обязательно сообщите о своем положении тренеру и запишитесь на групповые занятия для беременных. Это может быть йога, пилатас, акваэробика. Эти виды физической нагрузки очень благотворно влияют на женский организм.
29. В процессе подготовки к беременности необходимо отказаться от вредных привычек. Причем от курения нужно отказаться одномоментно. Все разговоры о том, что организм должен постепенно привыкнуть к отсутствию никотина, в данном случае является обманом. Необходимо также отказаться от алкоголя. В Великобритании было проведено исследование, в ходе которого было обследовано 17.000 женщин в возрасте от 29 до 39 лет. Курильщицы беременели в среднем на 22% реже, чем женщины, не имеющие этой вредной привычки. Кроме того, исследования показали, что у курящих женщин более высокий процент выкидышей. Поэтому обратите на это внимание и постарайтесь отказаться от всего, что может негативно повлиять на развитие вашего малыша.
|
16
января
2023
|
Аборт… всё, что необходимо знать женщине.
О вреде аборта говорят много и громко. Каждая из вас знает, что абортов надо избегать всеми возможными способами. Но, несмотря на все предупреждения, количество официальных абортов катастрофически растет, а про криминальные даже думать страшно!
Знаете ли вы, что в нашей стране только 22% женщин в возрасте до 40 лет не сделали ни одного аборта.
Вместе с количеством абортов в арифметической прогрессии увеличивается количество бесплодных супружеских пар. Наша халатность по отношению к себе; наша извечная, непонятная надежда на «авось» даже не дает нам возможности осознать, что же мы творим!
Женщина, идущая на аборт, не задумывается о том, что может быть навсегда лишает себя счастливой возможности стать матерью… И не надо надеяться на чудеса современной науки, позволяющей зачатие в пробирке.
Подумайте, какую цену Вы заплатите? Речь не идет о материальной стороне вопроса: по статистике, лишь 15% всех искусственно оплодотворенных женщин могут выносить и родить ребенка. При чем не каждой удается сделать это с первого раза. Вереница пустых попыток оплодотворения, выкидыши, боль, отчаяния, силы, время… Есть то, что намного дороже цены.
Конечно же, бывают причины, по которым аборт является единственным выходом из сложившейся ситуации. У каждой женщины эти причины свои. Но если вы все-таки решились сделать аборт, то необходимо сделать это с максимальной аккуратностью. Дабы не нанести вреда своему организму. Аборты делают в любой гинекологической больнице, имеющей свой абортарий. Чтобы прервать нежелательную беременность, необходимо иметь специальные анализы (гинекологический мазок, RW и ВИЧ), а также направление врача, который осмотрел вас, подтвердил наличие беременности, установил её срок и, с учетом всех вышеперечисленных условий, порекомендовал подходящий способ аборта.
Существуют следующие способы искусственного прерывания беременности:
• медикаментозный аборт (на сроке от 0 до 6 недель);
• медицинский аборт (на сроке от 6 до 12 недель);
Рекомендуется прерывать беременность только одним из способов и только у высококвалифицированных специалистов, имеющих лицензию!!! Все остальные способы являются криминальными и могут вызвать очень серьезные осложнения для здоровья женщины.
ВНИМАНИЕ!!!
Никогда не пытайтесь самостоятельно избавиться от нежелательной беременности. Вполне вероятно, что с помощью различных механических, тепловых или химических способов вам удастся спровоцировать выкидыш, но какой ценой? И где гарантия, что этот выкидыш не произошел бы сам собой, без вашей помощи? Ведь здоровая женщина, вынашивающая здоровый плод, не сможет так просто избавиться от него…
Меры предосторожности после аборта
• После аборта (будь то медикаментозный, мини- или медицинский аборт), а также после выкидыша, чтобы избежать серьезных осложнений, женщина должна строго следовать определенным правилам:
o В первые 2 недели после аборта исключить любые физические нагрузки.
o В течение 3 недель запрещается половая жизнь. Так как во время занятий сексом вы можете занести инфекцию в матку, которая после аборта по сути дела является одной большой открытой раной.
• Для того чтобы сокращение матки проходило нормально, важно следить за своевременным опорожнением кишечника и мочевого пузыря.
• Необходимо следить за общим состоянием здоровья, ежедневно измерять температуру тела и избегать переохлаждения. При ухудшении самочувствия, появлении кровянистых выделений и болей внизу живота, необходимо срочно обратиться к врачу.
• Уделять особое внимание гигиене половых органов. Мыться 2 раза в день теплой кипяченой водой со слабым (розовым) раствором марганцовки. Как можно чаще менять нижнее белье, так как шейка матки остается приоткрытой, что создает опасность проникновения в матку болезнетворных микробов и развития воспалительных явлений.
• Первые 2 недели рекомендуется мыться только под душем. Спринцевание, купание в бассейне, реке или море — строго противопоказаны!
• Сроки менструации после аборта те же, что и до него. При ее задержке или более раннем наступлении рекомендуется обратиться к врачу. Половую жизнь можно начинать только после наступления менструации. И обязательно позаботьтесь о контрацепции!
Последствия аборта
Вред от прерывания беременности поистине всесокрушающий! Организм женщины испытывает шок, так как все органы и системы, настроившиеся на развитие эмбриона, после его удаления испытывают «растерянность». Наступает дисбаланс гормональной, иммунной, почечно-печеночной функций, регуляции артериального давления, объема циркулирующей крови. Женщина становится раздражительной, ухудшается сон, повышается утомляемость. Т. е. возникает «идеальное состояние» для проникновения любой инфекции, провоцирующей развитие инфекционных и воспалительных заболеваний. Результатом воспаления придатков матки чаще всего становится непроходимость маточных труб. В такой ситуации женщина не застрахована от внематочной беременности или бесплодия. Нарушение функции яичников вследствие аборта может стать хроническим и так же привести к бесплодию.
Помимо этого, слепое выскабливание слизистой матки при медицинском аборте часто приводит к микротравмам: возникают истонченные участки, недостаточно насыщаемые кровью, образуются рубцы. Все эти изменения нарушают нормальное питание зародыша во время последующей беременности. Отсюда пороки развития, выкидыши или преждевременные роды.
В развитых странах женщины, подвергшиеся аборту, проходят курс психологической реабилитации. Так как вещества, предназначенные для развития эмбриона, после его умерщвления все еще вырабатываются организмом и губительно влияют на нервную систему женщины. Развивается так называемый «синдром переживания аборта».
Вы сами видите, что вред перенесенного аборта несравним с теми незначительными побочными явлениями, вызванными применением контрацептивов. Сделайте то, чтобы избежать узаконенного детоубийства! Ведь этот маленький, беспомощный комочек новой жизни, который обречен на гибель, не в состоянии защитить себя. И он — не в чем не виноватый, будет платить за наши ошибки…








